Spis treści
Co to jest stan zapalny włókniaka?
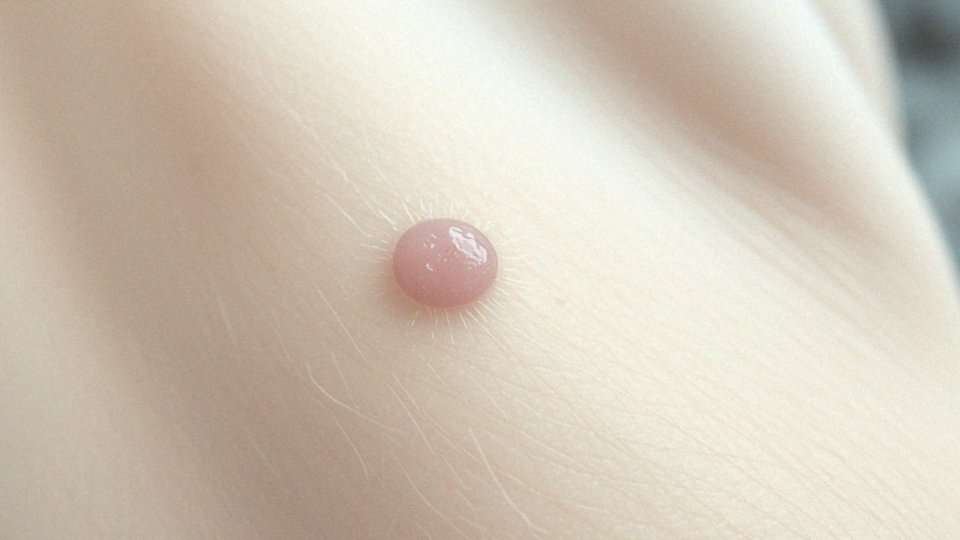
Stan zapalny włókniaka to naturalna reakcja obronna organizmu, uruchamiana w odpowiedzi na podrażnienie, uszkodzenie lub infekcję tego niegroźnego guzka skórnego. Typowymi symptomami stanu zapalnego włókniaka są:
- zaczerwienienie,
- ból,
- obrzęk w jego obrębie.
Niekiedy z rany, powstałej w wyniku uszkodzenia, może wydobywać się płyn, a sama zmiana skórna może zmienić barwę. W takich przypadkach konsultacja lekarska może okazać się niezbędna, aby skutecznie złagodzić uciążliwe objawy i zapobiec ewentualnym powikłaniom. Przykładowo, częste tarcie włókniaka o ubranie lub inne powierzchnie znacząco podnosi ryzyko rozwoju stanu zapalnego, co tłumaczy, dlaczego zaczerwienienie tak często mu towarzyszy.
Czym są włókniaki i jakie są ich rodzaje?
Włókniaki, choć powszechne, to na szczęście zmiany skórne o charakterze łagodnym. Te niewielkie grudki lub guzki, zbudowane z tkanki łącznej, klasyfikowane są co prawda jako zmiany nowotworowe, ale nie stanowią zagrożenia onkologicznego – nie przekształcają się w raka. Rozróżniamy dwa główne typy włókniaków: miękkie i twarde, różniące się zarówno wyglądem, jak i preferowaną lokalizacją na ciele. Włókniaki miękkie, przykładowo, częściej spotykane są w okolicach fałdów skórnych, podczas gdy włókniaki twarde mogą występować w innych obszarach.
Jakie są różnice między włókniakami miękkimi a twardymi?
Czym różnią się włókniaki miękkie od twardych? To pytanie słyszymy bardzo często. A odpowiedź tkwi w kilku aspektach: ich wyglądzie, typowej lokalizacji oraz samej budowie.
Włókniaki miękkie charakteryzują się:
- elastycznością,
- zwykle zwisają, podtrzymywane przez cienką szypułkę,
- często pojawiają się w większej ilości,
- ich ulubione miejsca to szyja, pachy, powieki oraz pachwiny.
Włókniaki twarde prezentują się zupełnie inaczej:
- z reguły występują pojedynczo,
- odznaczają się zwartą, twardą strukturą, wyczuwalną pod palcami,
- są mocniej zakotwiczone w głębszych warstwach skóry i, w przeciwieństwie do swoich miękkich odpowiedników, stawiają opór naciskowi,
- te zmiany skórne często pojawiają się jako następstwo urazu lub przebytego stanu zapalnego, gdzie może dochodzić do nadmiernej produkcji włókien kolagenowych.
Jak widać, różnice są dość wyraźne i łatwe do zauważenia.
Jakie czynniki mogą prowadzić do powstania włókniaków?
Przyczyny powstawania włókniaków nie zostały jeszcze do końca zbadane, ale zidentyfikowano kilka czynników, które mogą sprzyjać ich rozwojowi. Wśród nich wymienia się:
- predyspozycje genetyczne,
- zmiany hormonalne, szczególnie te zachodzące w okresie ciąży,
- nadwagę,
- cukrzycę,
- insulinooporność,
- zespół metaboliczny,
- długotrwałe podrażnianie skóry.
W przypadku włókniaków twardych, mechanizm powstawania jest nieco inny. Za ich pojawienie się często odpowiada miejscowy stan zapalny. Nawet niewielki uraz mechaniczny lub ukąszenie owada mogą aktywować receptory skóry, co w konsekwencji może prowadzić do rozwoju włókniaka twardego.
Jakie są czynniki ryzyka związane z występowaniem włókniaków?

Do czynników ryzyka rozwoju włókniaków zalicza się kilka istotnych aspektów. Przede wszystkim, duże znaczenie mają uwarunkowania genetyczne. Jeśli w Twojej rodzinie występowały przypadki włókniaków, istnieje większe prawdopodobieństwo, że i u Ciebie się one pojawią. Kolejnym czynnikiem są wahania hormonalne, zwłaszcza w okresie ciąży, kiedy poziom hormonów podlega znacznym zmianom, ryzyko to wzrasta. Wiek również odgrywa rolę – wraz z upływem lat prawdopodobieństwo pojawienia się tych zmian skórnych zwiększa się. Istotny wpływ mają także choroby metaboliczne, takie jak:
- otyłość,
- cukrzyca,
- insulinooporność,
- zespół metaboliczny,
które mogą sprzyjać rozwojowi włókniaków. Aktualnie prowadzone są badania, mające na celu lepsze zrozumienie związku między występowaniem włókniaków a ryzykiem rozwoju miażdżycy. Świadomość tych czynników pozwala na skuteczniejszą troskę o swoje zdrowie.
Jak diagnostykowane są włókniaki i ich zmiany skórne?
Diagnostyka włókniaków w głównej mierze opiera się na wnikliwej ocenie klinicznej. Lekarz, zazwyczaj specjalizujący się w dermatologii, dokładnie przygląda się zmianie skórnej. Analizuje:
- jej wygląd zewnętrzny,
- wymiary,
- odcień,
- lokalizację na ciele pacjenta.
W wielu przypadkach ta szczegółowa obserwacja okazuje się wystarczająca do postawienia jednoznacznej diagnozy. Jeśli jednak istnieją jakiekolwiek wątpliwości co do charakteru zmiany, specjalista może zdecydować o konieczności przeprowadzenia dodatkowych badań diagnostycznych. Jednym z najczęściej stosowanych narzędzi jest dermatoskopia, która pozwala na dokładną analizę zmiany skórnej w powiększeniu, ujawniając subtelne szczegóły niewidoczne gołym okiem. W sytuacjach, gdy obraz kliniczny odbiega od typowego, lekarz może podjąć decyzję o pobraniu wycinka skóry, który następnie zostaje poddany badaniu histopatologicznemu. Ta precyzyjna analiza pozwala na ocenę budowy tkankowej zmiany, a co najważniejsze, umożliwia wykluczenie innych potencjalnych chorób skóry, które mogłyby dawać podobne objawy. Rezonans magnetyczny znajduje zastosowanie stosunkowo rzadko. Zwykle wykorzystuje się go w przypadku dużych włókniaków twardych, aby precyzyjnie ocenić ich głębokość oraz relację z przyległymi tkankami. Informacje uzyskane dzięki temu badaniu są niezwykle istotne przy planowaniu ewentualnego leczenia.
Jakie są objawy stanu zapalnego w miejscu włókniaka?
Objawy stanu zapalnego włókniaka są na ogół dość oczywiste: skóra w jego otoczeniu zaczerwienia się i puchnie. Częstokroć towarzyszy temu ból, niekiedy dotkliwy, zwłaszcza przy dotyku. Zaczerwienienie i opuchlizna to istotne symptomy, na które warto zwrócić uwagę. Ponadto, skóra w pobliżu włókniaka może wykazywać podwyższoną temperaturę. W skrajnych przypadkach, z uszkodzonego włókniaka może sączyć się płyn. Taki stan sprawia, że zapalony włókniak staje się bardziej wrażliwy i powoduje dyskomfort w trakcie wykonywania codziennych czynności.
Co wywołuje stan zapalny? Często jest to efektem powtarzających się podrażnień, na przykład przez odzież lub biżuterię. Dlatego warto unikać tych czynników.
Czy stan zapalny włókniaka wymaga interwencji medycznej?
Zapalenie włókniaka to sytuacja, która zazwyczaj wymaga konsultacji lekarskiej, zwłaszcza gdy objawy stają się uciążliwe i utrzymują się przez dłuższy czas. Intensywny ból, wyraźne zaczerwienienie, opuchlizna czy pojawiająca się wydzielina powinny być sygnałem alarmowym. Gdy domowe metody leczenia zawodzą, wizyta u specjalisty staje się konieczna. Jeśli stan zapalny nie ustępuje, a wręcz przeciwnie, nasila się, nie zwlekaj z umówieniem wizyty. Dodatkowo, interwencja medyczna jest niezbędna, gdy wystąpi:
- gorączka,
- dreszcze.
Podobnie, jeśli obserwujesz rozprzestrzenianie się stanu zapalnego na otaczające tkanki, natychmiast poszukaj pomocy lekarskiej. Lekarz dokona oceny stanu zapalnego i zaleci odpowiednie postępowanie. W przypadku infekcji bakteryjnej, często konieczne jest wdrożenie antybiotykoterapii. Pomocne mogą okazać się również maści sterydowe, które skutecznie redukują stan zapalny i przynoszą ulgę.
Jakie są dostępne metody leczenia stanu zapalnego włókniaka?
Dostępne metody leczenia stanu zapalnego włókniaka są uzależnione od intensywności objawów i przyczyny zapalenia. Terapia, zawsze indywidualnie dopasowana, może obejmować zarówno farmakoterapię, jak i specjalistyczne zabiegi. W przypadku łagodnego zapalenia zazwyczaj wystarczające okazują się miejscowe preparaty, takie jak kremy i maści z kortykosteroidami. Skutecznie redukują one zaczerwienienie, obrzęk oraz uciążliwy świąd. Jeżeli natomiast przyczyną stanu zapalnego są bakterie, lekarz ordynuje odpowiedni antybiotyk, w formie doustnej lub maści. W sytuacjach, gdy inne metody zawiodą, lub istnieje podejrzenie zmiany nowotworowej, konieczne może być chirurgiczne usunięcie włókniaka. Nowoczesne techniki fizykalne, takie jak plazma kosmetyczna, elektrokoagulacja, krioterapia czy laser CO2, stanowią alternatywną opcję usuwania włókniaków, szczególnie w przypadkach przewlekłego stanu zapalnego. Wybór konkretnej metody zależy od:
- rozmiaru zmiany,
- jej lokalizacji,
- preferencji pacjenta,
- doświadczenia specjalisty, który podejmuje ostateczną decyzję o optymalnym sposobie leczenia,
- uwzględnienia stanu pacjenta, wielkości włókniaka, nasilenia zapalenia i ogólnego stanu zdrowia.
Jak usuwa się włókniaki i jakie są ryzyka związane z usunięciem?

Wybór optymalnej metody pozbycia się włókniaków to kwestia indywidualna, uwzględniająca charakter zmiany, jej lokalizację, preferencje pacjenta oraz rekomendacje lekarza. W praktyce stosuje się kilka sprawdzonych technik:
- wycięcie chirurgiczne,
- elektrokoagulację, która polega na usuwaniu włókniaków za pomocą prądu,
- krioterapię, czyli wymrażanie ich ciekłym azotem,
- laseroterapię CO2,
- nowoczesną plazmę kosmetyczną.
Sam zabieg eliminacji włókniaków przeprowadza się zazwyczaj w znieczuleniu miejscowym, co znacząco ogranicza dyskomfort pacjenta. Mimo jego relatywnej prostoty, zawsze istnieje pewne ryzyko powikłań, na przykład infekcji w miejscu usunięcia. Kluczowa jest więc dbałość o higienę pozabiegową. Należy liczyć się z potencjalnym powstaniem blizn, których wygląd zależy od zastosowanej metody oraz indywidualnych zdolności regeneracyjnych skóry. Na szczęście prawdopodobieństwo ponownego pojawienia się włókniaka jest stosunkowo niewielkie. Niekiedy w miejscu interwencji mogą wystąpić drobne zmiany w pigmentacji skóry.
Czy włókniaki mogą przekształcać się w nowotwory skóry?
Włókniaki to powszechne wykwity skórne, które zazwyczaj nie stanowią zagrożenia dla zdrowia i nie prowadzą do rozwoju raka skóry. Zarówno włókniaki miękkie, jak i ich twarde odpowiedniki, są z reguły zmianami o charakterze łagodnym. Niemniej jednak, każda nowo pojawiająca się zmiana skórna lub taka, która ulega transformacji, powinna zostać skonsultowana z dermatologiem. Dlaczego?
Przede wszystkim, aby wykluczyć obecność innych, potencjalnie groźnych schorzeń, w tym nowotworów skóry. Lekarz specjalista musi być w stanie odróżnić zmiany o charakterze łagodnym od tych, które mogą wykazywać cechy złośliwości. Ten proces to nic innego jak diagnostyka różnicowa, która ma kluczowe znaczenie. W sytuacji, gdy lekarz ma jakiekolwiek wątpliwości diagnostyczne, może zdecydować o pobraniu wycinka zmienionej tkanki skórnej. Tak pobrany materiał trafia następnie do laboratorium na badanie histopatologiczne. To szczegółowe badanie pozwala na precyzyjną identyfikację charakteru zmiany, a także na wykluczenie obecności komórek nowotworowych.